Хвороба Хашимото (аутоімунний тиреоїдит) – аутоімунне захворювання, яке є найчастішою причиною гіпотиреозу.
Імунна система пацієнта розпізнає деякі власні тканини (у даному випадку – клітини щитоподібної залози) як чужорідні та «запускає» систему для їхнього знищення. Результатом цього процесу є запалення щитоподібної залози, а згодом подальше погіршення функціонування цього органа. Хвороба Хашимото хронічна і невиліковна.
Причини та фактори ризику хвороби Хашимото
Хвороба Хашимото уражає здебільшого жінок (на одного хворого чоловіка припадає 8 хворих жінок) після 50 років, однак все частіше діагностується у молодших, 20- і 30-річних пацієнтів. Генетичні та екологічні фактори є одними з найпоширеніших причин хвороби Хашимото.
Генетичні фактори, що сприяють розвитку хвороби Хашимото, включають поліморфізм головного комплексу гістосумісності HLA та гена CTLA-4.
До факторів навколишнього середовища відносять:
- інфекції;
- певні ліки (аміодарон, солі літію, цитокінову терапію);
- хронічний стреc;
- дефіцит селену або надлишок йоду.
Симптоми Хашимото
Оскільки хвороба Хашимото є хронічним захворюванням, то на початковій стадії (зокрема, коли гіпотиреоз ще не розвинувся) симптоми іноді бувають непомітними, і тоді лише лабораторні дослідження та УЗД допоможуть поставити діагноз.
Якщо хвороба Хашимото супроводжується недостатньою роботою щитоподібної залози, пацієнт відчуває слабкість і втому, збільшення ваги (незважаючи на відсутність апетиту), сухість і грубість шкіри. Однак слід пам'ятати, що Хашимото може мати нестандартний перебіг, і пацієнт звертається до лікаря через інші симптоми, не пов'язані з порушеннями у роботі щитоподібної залози.
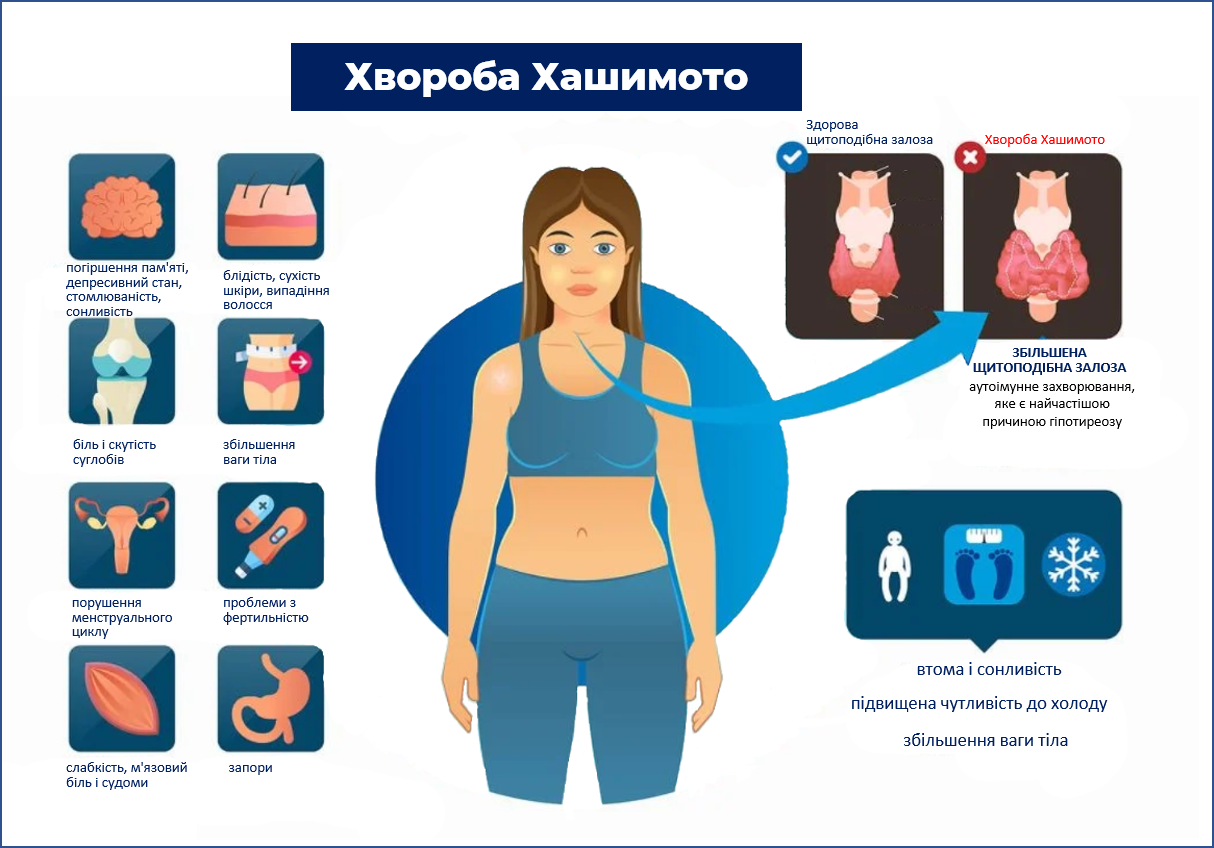
Симптоми хвороби Хашимото:
- нервова система: головний біль, сонливість, порушення пам'яті, слуху, мови, рівноваги, синдром зап'ястного каналу, проблеми з концентрацією уваги, апатія, симптоми депресії, пригнічений настрій;
- шлунково-кишковий тракт: уповільнена прохідність кишківника, запори, метеоризм, підвищення рівня трансаміназ печінки, жовчні камені;
- гематологія: порушення згортання крові, аномальні менструальні кровотечі, залізодефіцитна анемія. З цієї причини усі пацієнти зі захворюваннями щитоподібної залози повинні мати добре збалансовані показники щитоподібної залози перед плановою операцією, щоб зменшити ризик ускладнень і забезпечити належне загоєння рани;
- репродуктивна система: порушення менструального циклу (тривалі й рясні менструації, порушення лібідо, овуляції, проблеми з фертильністю);
- кістково-м'язова система: м'язова слабкість, м'язовий біль і судоми.
Хашимото – діагностика
Хвороба Хашимото діагностується за допомогою лабораторних досліджень і УЗД. На ультразвуковому зображенні лікар побачить неоднорідність і гіпоехогенність паренхіми (вузлики, запальні інфільтрати).
Лабораторні тести на Хашимото включають визначення:
Концентрація антитіл aTPO має вирішальне значення для діагностики хвороби Хашимото у лабораторних дослідженнях. Слід пам'ятати, що рівень цих антитіл змінюється протягом перебігу хвороби Хашимото, але зміни цього рівня не є клінічно значущими. Зниження їхнього рівня під час лікування неефективне, а підвищення не означає, що лікування невдале. Антитіла до АТПО залишаються з пацієнтом на все життя. Тому не варто дивуватися, що, незважаючи на високий рівень aTPO, лікар не розпочне лікування, якщо ТТГ і гормони щитоподібної залози залишаються у нормі. Якщо ж, навпаки, рівень цих гормонів починає відповідати картині гіпотиреозу, це буде сигналом до початку лікування.
При лабораторній діагностиці хвороби Хашимото важливо звертати увагу на правильну інтерпретацію усіх показників. Хвороба Хашимото не завжди пов'язана з гіпотиреозом. У деяких пацієнтів спостерігається підвищений рівень антитіл, але рівень гормонів залишається у нормі. Це не означає, що у пацієнта немає захворювання, і це не помилка лабораторії.
Важливість належного рівня селену, йоду та вітаміну D при хворобі Хашимото
Дефіцит селену, як і надлишок йоду, є одними з факторів ризику розвитку хвороби Хашимото. Обидва елементи необхідні для правильного виробництва гормонів щитоподібної залози. З цієї причини багато пацієнтів приймають селен, а іноді йод. Добавка обох мікроелементів виправдана при їхньому дефіциті в організмі. Відтак їх не слід вживати, якщо не виконані відповідні лабораторні дослідження.
У випадку селену це важливо, оскільки його надлишок може бути токсичним, а терапевтична й токсична дози дуже схожі. Окрім того, надлишок йоду згубний для хвороби Хашимото й може сприяти індукції захворювання. Важливо знати про цей ефект йоду, оскільки побутує міф, що високі дози йоду виліковують хворобу Хашимото. Це неможливо, оскільки гіпотиреоз при цьому захворюванні зумовлений не дефіцитом йоду, а руйнуванням тканини щитоподібної залози. Хвора щитоподібна залоза не в змозі виробляти потрібну кількість гормонів, тому забезпечувати її додатковим йодом невиправдано і може завдати шкоди.
Важливим елементом підтримки терапії є вітамін D3, оскільки його дефіцит може бути пов'язаний з патогенезом хвороби Хашимото. Тому, його концентрацію в крові слід підтримувати на оптимальному рівні та регулярно проводити лабораторні дослідження для визначення ефективної дози.
Лікування Хашимото
Хвороба Хашимото є аутоімунним захворюванням, яке полягає у руйнуванні тканини щитоподібної залози. Нині немає ефективного етіотропного лікування, яке могло б зупинити або повернути деструктивні процеси у тканинах щитоподібної залози. Тому, лікування полягає в балансуванні рівня тиреоїдних гормонів прийомом їх у таблетках (так званне замісне лікування). Дози препаратів визначають індивідуально і призначають пожиттєве лікування.
Лабораторні тести, корисні для моніторингу терапії, це гормони ТТГ, FT3 і FT4 (їх можна знайти в Обстеження щитоподібної залози 3 (пакет)). Визначення рівня антитіл до аТПО тут не має значення, оскільки їхній постійно високий рівень не означає неефективності терапії.
Хвороба Хашимото –дієта
Пацієнти з хворобою Хашимото часто вдаються до різноманітних дієт: безглютенової, безлактозної, голодування або дієти без хрестоцвітих чи безсоєвих овочів. Слід підкреслити, що хворий на Хашимото повинен зберігати здорове і збалансоване харчування.
Безглютенова дієта виправдана лише тоді, коли целіакія протікає паралельно з хворобою Хашимото. В інших випадках відмова від глютену (без консультації з дієтологом) може призвести до дефіциту поживних речовин. Також слід пам’ятати, що безглютенова дієта підвищує ризик діабету. Замість безглютенової дієти слід ввести у свій раціон продукти з твердих сортів пшениці замість білого борошна.
Безлактозна дієта виправдана у тих випадках, коли непереносимість цього дисахариду виникає паралельно з хворобою Хашимото. Самостійно проводити елімінаційну дієту не варто, тому що нездужання, у яких ми «звинувачуємо» молоко, можуть бути викликані іншими причинами.
Пацієнти також часто запитують, чи варто їм уникати хрестоцвітих овочів, які містять субстанції, що впливають на зоб. При хворобі Хашимото цього робити не потрібно, оскільки це не хвороба зоба (а хвороба Грейвса-Базедова). Тому не варто уникати цих цінних продуктів. Відтак їх можна термічно обробити, але тоді вміст цих субстанцій зменшується.
Однак при хворобі Хашимото споживання сої слід обмежити. Дослідження показують, що споживання її у великих кількостях погіршує функцію щитоподібної залози, зокрема у людей, які вже страждають на захворювання цього органа.
Багато пацієнтів також цікавляться, чи можна пити каву при Хашимото. Загалом кава не впливає на перебіг захворювання, але обмежує всмоктування препаратів, які застосовують при гіпотиреозі. Тому не варто повністю виключати каву, але слід пам’ятати, що не можна пити каву одразу після прийому ліків і тим паче запивати нею ліки.
Хвороба Хашимото і вагітність
Плануючи вагітність, необхідно відрегулювати роботу щитоподібної залози (перейти в еутиреоїдний стан). Завдяки цьому підвищуються шанси на зачаття дитини та виключається ризик порушень у її розвитку.
Враховуючи, що близько 5–10% жінок з нормальною функцією щитоподібної залози мають позитивні антитіла до аТПО, то жінкам, які планують вагітність, варто провести лабораторні дослідження щитоподібної залози для виявлення або усунення так званого тихого тиреоїдиту. При виявленні підвищеного рівня аТПО та/або аТГ дослідження на ТТГ слід повторювати що 6 місяців. Якщо пацієнтка з підвищеним рівнем антитіл завагітніла, перший гормональний тест слід проводити одразу після його виявлення, а згодом – що 4 тижні у першій половині вагітності.
Обстеження щитоподібної залози 3 (пакет)
Обстеження щитоподібної залози 4 (пакет)


